محتوای سایت آموزش جنسی و زناشویی طبتاج جهت کمک به مسایل جنسی و زناشویی خانواده ها تهیه و تنظیم شده است و مناسب افراد زیر 18 سال نمی باشد. در صورتی که زیر 18 سال دارید , این سایت را ترک نمایید .
الیگو اسپرمی چیست؟ + علل، علائم، تشخیص و درمان
تعداد اسپرم کم به این معنی است که مایع منی که هنگام ارگاسم، انزال می شود حاوی اسپرم کمتری نسبت به حالت عادیست. تعداد اسپرم کم، الیگو اسپرمی نامیده می شود. این در حالی است که فقدان کامل اسپرم را آزواسپرمی می نامند. اگر فردی کمتر از 15 میلیون اسپرم در هر میلی لیتر مایع منی خود داشته باشد، تعداد اسپرم او کم تر از حد معمول در نظر گرفته می شود. الیگو اسپرمی، احتمال اینکه یکی از اسپرم های فرد، تخمک شریک زندگی اش را بارور کند و در نتیجه باروری صورت گیرد را کمتر می کند. با این وجود، بسیاری از مردانی که الیگو اسپرمی دارند، قادر به پدر شدن هستند

علائم الیگو اسپرمی
به گزارش سایت طبتاج برای برخی از مردان، الیگو اسپرمی علائم واضحی ندارد. اما در برخی موارد، برخی از علائم هشدار دهنده ای وجود دارد که نشان دهنده الیگو اسپرمی و وجود مشکلاتی در سیستم تولید مثلی مرد است.
این علائم شایع عبارت اند از:
- ورید متورم و بزرگ شده در بیرون بیضه
- ترشحات غلیظ
- درد، مشاهده تورم یا توده در نواحی اطراف بیضه
- کاهش موهای صورت و بدن یا سایر علائم حاکی از عدم تعادل هورمونی
- مسائل مربوط به عملکرد جنسی مانند عدم توانایی در نعوظ یا سایر موارد مربوط به انزال
- احساس درد به دلیل عفونت در هنگام ادرار کردن در تعدادی از افراد
چه زمانی باید به پزشک مراجعه کرد
اگر بعد گذشت یک سال یا کم تر از مقاربت منظم و محافظت نشده با شریک زندگی خود، زادآوری نداشته باشید و همچنین مسائل زیر را داشته باشید، به پزشک مراجعه کنید.
- تجربه مشکلاتی در نعوظ یا انزال، تمایل جنسی پایین یا مشاهده سایر مشکلات در عملکرد جنسی
- درد، ناراحتی، مشاهده توده یا تورم در ناحیه اطراف بیضه
- سابقه مشکلات بیضه، پروستات یا مشکلات جنسی
- جراحی کشاله ران، بیضه، کیسه بیضه و آلت تناسلی مرد
علل الیگو اسپرمی (تعداد اسپرم کم)
تولید اسپرم پیچیده است و به عملکرد طبیعی بیضه ها و غدد هیپوتالاموس و هیپوفیز (اندام هایی در مغز که با تولید هورمون هایی باعث تولید اسپرم می شوند) نیاز دارد. پس از تولید اسپرم در بیضه ها، لوله های ظریف آن ها را منتقل می کنند تا زمانی که با مایع منی مخلوط شوند و به خارج از آلت تناسلی بریزند. مشکلات هر یک از این سیستم ها می تواند بر تولید اسپرم تأثیر بگذارد. علاوه بر این، تعدادی از مسائل نیز می توانند باعث شکل یا مورفولوژی غیرطبیعی اسپرم یا تحرک کم آن شوند. اغلب علت الیگو اسپرمی و تعداد کم اسپرم تاکنون مشخص نشده است.
دلایل پزشکی
الیگو اسپرمی و شمار پایین اسپرم می تواند به دلیل تعدادی از مشکلات بهداشتی و درمان های پزشکی ایجاد شود.
برخی از این موارد عبارت اند از:
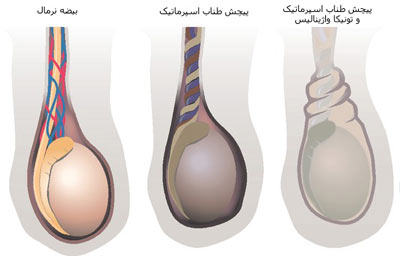
واریکوسل
واریکوسل، تورم رگ هایی است که بیضه را تخلیه می کند. این مشکل ممکن است از خنک شدن طبیعی بیضه جلوگیری کند و منجر به الیگو اسپرمی و کاهش تعداد اسپرم و حرکت کمتر آن شود.
عفونت
برخی از عفونت ها می توانند در تولید و سلامت اسپرم اختلال ایجاد کنند یا می توانند باعث ایجاد زخم شوند که مانع عبور اسپرم می شود. این ها شامل برخی از بیماری های مقاربتی (STD) از جمله کلامیدیا و سوزاک، التهاب پروستات (پروستاتیت)، بیضه های ملتهب ناشی از اوریون (اورکیت اوریون) و سایر عفونت های دستگاه ادراری یا دستگاه تناسلی است.
انزال رتروگراد
این اتفاق زمانی رخ می دهد که مایع منی به جای بیرون آمدن از نوک آلت تناسلی در هنگام ارگاسم، وارد مثانه شود. شرایط مختلف سلامتی می تواند باعث انزال رتروگراد شود، از جمله دیابت، مولتیپل اسکلروزیس، صدمات نخاعی و جراحی مثانه و پروستات. انزال رتروگراد همچنین ممکن است توسط برخی از داروهای خاص ایجاد شود به خصوص داروهای پروستات بزرگ شده، مانند ترازوزین (Hytrin)، تامسولوسین (Flomax) و آلفوزوسین (Uroxatral).

عدم انزال
برخی از مردانی که دچار آسیب های نخاعی یا بیماری های خاص شده اند نمی توانند مایع منی خود را انزال کنند، حتی اگر هنوز اسپرم تولید کنند.
آنتی بادی هایی که به اسپرم حمله می کنند
آنتی بادی های ضد اسپرم، سلول های سیستم ایمنی هستند که به اشتباه اسپرم ها را به عنوان مهاجمان مضر شناسایی می کنند و سعی در از بین بردن آن ها دارند. این امر به ویژه در مردانی که وازکتومی داشته اند، شایع است.
تومورها و الیگو اسپرمی
سرطان ها و تومورهای بدخیم می توانند بر روی اندام تولید مثلی مردان تأثیر بگذارند، یا می توانند روی غده هایی که هورمون های مرتبط با تولید مثل را آزاد می کنند (مانند غده هیپوفیز) تأثیر بگذارند. در بعضی موارد، جراحی برای درمان تومورها می تواند بر قدرت باروری مردان تأثیر مثبتی بگذارد.
بیضه های غیرمتعارف
در بعضی از مردها -در طول رشد جنینی شان- یک یا هر دو بیضه نتوانسته اند از شکم به داخل کیسه بیضه فرو روند.
عدم تعادل هورمونی
ناباروری می تواند ناشی از اختلالات خود بیضه ها یا ناهنجاری هایی در غدد مغزی (غده هیپوتالاموس یا هیپوفیز) که تولید تستوسترون و هورمون های دیگر بیضه ها را کنترل می کنند، باشد. برای تستوسترون پایین (هیپوگنادیسم مردانه) و سایر مشکلات هورمونی، دلایلی چند وجود دارد.
نقص مجرای اسپرم بر
لوله هایی که اسپرم ها را می برند در اثر بیماری یا صدمه آسیب ببینند. برخی از مردان با انسداد در قسمتی از بیضه که اسپرم را ذخیره می کند (اپیدیدیم) یا انسداد در یکی از لوله هایی که اسپرم را از بیضه ها بیرون می برد (واز دفران ها) متولد می شوند. مردان مبتلا به فیبروز کیستیک و برخی شرایط ارثی دیگر نیز ممکن است در کل بدون مجاری اسپرمی متولد شوند.
نقص کروموزوم و الیگو اسپرمی
اختلالات ارثی مانند سندرم کلاینفلتر – که در آن مرد با دو کروموزوم X و یک کروموزوم Y به جای یک X و یک Y متولد می شود – باعث رشد غیرطبیعی ارگان های تولید مثلی مرد می شود.
مشکل در رابطه جنسی
این موارد می تواند شامل مشکل در داشتن یا حفظ نعوظ کافی در رابطه جنسی (اختلال نعوظ)، انزال زودرس، مقاربت دردناک یا مشکلات روحی یا روانی باشد که در رابطه جنسی اختلال ایجاد می کنند.

بیماری سلیاک و الیگو اسپرمی
بیماری سلیاک یک بیماری هضمی ناشی از حساسیت به گلوتن می باشد که می تواند باعث الیگو اسپرمی و ناباروری مردان شود. باروری ممکن است بعد از اتخاذ یک رژیم بدون گلوتن بهبود یابد.
داروهای خاص
جایگزینی تستوسترون، استفاده طولانی مدت از استروئید آنابولیک، داروهای سرطان (شیمی درمانی)، برخی از آنتی بیوتیک ها، برخی داروهای زخم و … می تواند تولید اسپرم را مختل کرده و باروری مردان را کاهش دهند.
بیشتر بخوانید: بیماری سلیاک و انتخاب نوع درمان
علل محیطی الیگو اسپرمی
قرارگیری بیش از حد در معرض برخی از عناصر محیطی مانند گرما، سموم و مواد شیمیایی می تواند تولید یا عملکرد اسپرم را کاهش دهد.
دلایل خاص مذکور شامل موارد زیر است:
آفت کش ها
برخی از مردانی که در معرض سموم دفع آفات مانند اتیلن دی برومید و ارگانوفسفات قرار می گیرند، شماری از اسپرم هایشان را از دست می دهند. قرار گرفتن در معرض آفت کش ها با سرطان بیضه نیز در ارتباط بوده است. بیشتر این مطالعات روی مردانی که به کار کشاورزی مشغول اند یا در این مناطق زندگی می کنند انجام شده است.
قرار گرفتن در معرض فلزات سنگین
قرار گرفتن در معرض سرب یا سایر فلزات سنگین نیز ممکن است باعث نازایی مردان شود.
قرار گرفتن در معرض اشعه X
قرار گرفتن در معرض اشعه ایکس می تواند تولید اسپرم را کاهش دهد و ممکن است چندین سال طول بکشد تا تولید اسپرم مجددا به حالت عادی برگردد. لازم به ذکر است که تحت دوزهای بالای اشعه، تولید اسپرم به طور دائمی کاهش می یابد.
گرم شدن بیش از حد بیضه ها و الیگو اسپرمی
استفاده مکرر از سونا یا وان های آب داغ ممکن است به طور موقت تعداد اسپرم های فرد را کاهش دهد. نشستن طولانی مدت یا پوشیدن لباس های تنگ نیز ممکن است باعث افزایش درجه حرارت در اسکروتوم و کاهش تولید اسپرم شود.
دوچرخه سواری طولانی مدت
دوچرخه سواری طولانی مدت نیز یکی دیگر از دلایل کاهش باروری به دلیل گرم شدن بیش از حد بیضه هاست. در برخی موارد، فشار صندلی دوچرخه بر روی ناحیه پشت بیضه ها (پرینه) نیز می تواند باعث بی حسی در آلت تناسلی و اختلال نعوظ شود.

سلامتی، سبک زندگی و سایر دلایل
برخی دیگر از دلایل الیگو اسپرمی و پایین بودن تعداد اسپرم ها عبارت اند از:
مصرف مواد مخدر غیرمجاز
استروئیدهای آنابولیک مصرف شده برای تحریک قدرت و رشد عضلات می توانند باعث کوچک شدن بیضه ها و الیگو اسپرمی شوند. استفاده از کوکائین یا ماری جوانا نیز ممکن است به طور موقت باعث الیگو اسپرمی و کاهش تعداد و کیفیت اسپرم مرد شود.
سوء مصرف الکل و الیگو اسپرمی
مصرف زیاد الکل می تواند سطح تستوسترون و تولید اسپرم را کاهش دهد و باعث اختلال در نعوظ شود. بیماری کبدی ناشی از نوشیدن بیش از حد الکل نیز ممکن است باعث بروز مشکلات باروری شود.
استعمال دخانیات
مردان سیگاری ممکن است اسپرم کمتری نسبت به افراد غیرسیگاری داشته باشند. در معرض دود سیگار قرار گرفتن نیز ممکن است روی الیگو اسپرمی و باروری مردان تأثیر بگذارد.
استرس عاطفی
استرس ممکن است در برخی از هورمون های مورد نیاز برای تولید اسپرم اختلال ایجاد کند. اگر فشارهای احساسی شدید یا طولانی مدت را تجربه کنید، تعداد اسپرم شما ممکن است تحت تأثیر قرار گیرد. گاهی اوقات، خود مشکل باروری به مدت طولانی می تواند دلسرد کننده باشد و استرس ایجاد کند.
کمبود ویتامین و الیگو اسپرمی
کمبود مواد مغذی مانند ویتامین C، سلنیوم، روی و فولات ممکن است در الیگو اسپرمی و ناباروری مردان نقش داشته باشد.
وزن
چاقی می تواند باعث تغییرات در هورمون هایی شود که باروری مردان را کاهش می دهد. همچنین مردانی که کم وزن هستند نیز ممکن است باروری شان کاهش یابد.
سن
مردان بالاتر از 35 سال شروع به کاهش تدریجی در تولید اسپرم می کنند.
جمع آوری ناقص اسپرم
الیگو اسپرمی می تواند ناشی از آزمایش ناقص نمونه اسپرمی باشد که با فاصله کمی از آخرین انزال، از یک بیماری یا واقعه استرس زا از شما گرفته شده باشد. یا تمام مایع منی را که انزال کرده اید- به سبب اینکه مقداری از آن هنگام جمع آوری بیرون ریخته است- را تحویل نداده باشید. به همین دلیل، نتایج به طور کلی بر اساس چندین نمونه ی گرفته شده در یک دوره ی زمانی بررسی می شوند.

عوامل خطر تعداد اسپرم کم
تعدادی از عوامل خطر الیگو اسپرمی با سایر مشکلات مرتبط با تعداد اسپرم ها در ارتباط هستند.
این موارد شامل گزینه های زیر هستند:
- گروه سنی 35 سال یا بالاتر
- استعمال دخانیات
- سوء مصرف الکل
- استفاده از برخی داروهای غیرمجاز
- اضافه وزن
- لاغری
- ابتلا به عفونت های خاص در گذشته و حال حاضر
- قرارگیری در معرض سموم
- گرم شدن بیش از حد بیضه ها
- داشتن وازکتومی یا وازکتومی معکوس
- تولد با اختلال باروری یا داشتن نزدیکانی با اختلال باروری
- داشتن برخی شرایط پزشکی از جمله تومورها و بیماری های مزمن
- معالجه پزشکی، مانند جراحی یا پرتودرمانی برای سرطان
- مصرف داروهای خاص
- دوچرخه سواری به مدت طولانی به خصوص روی صندلی سخت و تنظیم نشده
الیگو اسپرمی و خطر ابتلا به سرطان
الیگو اسپرمی می تواند به معنای این باشد که یک بیمار در معرض خطر بیشتری برای ابتلا به سرطان بیضه (2.8 برابر بیش تر) و سرطان پروستات (2.6 برابر بیش تر) است. بنابراین، تعداد کم اسپرم ها می تواند یک نشانگر طبیعی برای سلامتی مردان در آینده باشد. به همین علل، همه مردان نابارور با الیگو اسپرمی باید با به لحاظ سابقه کامل پزشکی و معاینه جسمی توسط یک متخصص ارزیابی شوند.
این ارزیابی همچنین باید شامل اندازه گیری هورمون های غده هیپوفیز، تستوسترون، FSH و پرولاکتین باشد. در مرحله بعدی درمان، تغییر در سبک زندگی، ارائه درمان پزشکی برای اصلاح و بهبود شمار اسپرم و تقویت باروری طبیعی غیرمعمول نیست.
عوارض تعداد اسپرم کم
ناباروری ناشی از الیگو اسپرمی می تواند برای شما و همسرتان استرس زا باشد.
عوارض الیگو اسپرمی می تواند شامل موارد زیر باشد:
- درمان جراحی یا سایر روش های درمانی
- گران و درگیر کننده بودن تکنیک های باروری، مانند لقاح آزمایشگاهی (IVF)
- استرس زایی مربوط به ناتوانی در فرزندآوری
بیشتر بخوانید: معجزه گردو در تقویت باروری مردان
تشخیص الیگو اسپرمی
وقتی پزشک مشاهده کند که در باردار کردن شریک زندگی خود مشکل دارید، سعی می کند علت اصلی این مشکل را دریابد. حتی اگر پزشک حدس بزند که مشکل اصلی، الیگو اسپرمی است، توصیه می کند تا شریک زندگی تان را نیز مورد بررسی قرار دهد تا عوامل احتمالی مشک تان را رد کند و تشخیص دهد که آیا تکنیک های کمک بارداری ممکن است لازم باشد یا خیر.
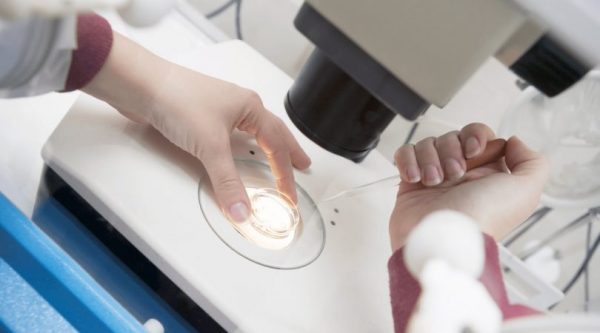
آزمایش و تشخیص ممکن است شامل موارد زیر باشد:
معاینه عمومی بدنی و سابقه پزشکی
این مهم، شامل معاینه دستگاه تناسلی فرد و پرسیدن سؤال در مورد هرگونه شرایط ارثی، مشکلات بهداشتی مزمن، بیماری، جراحات یا جراحی هایی است که می تواند در باروری همسرتان تأثیر بگذارد. پزشک ممکن است درباره عادت های جنسی و رشد جنسی شما نیز سؤال کند.
آنالیز مایع منی
الیگو اسپرمی به عنوان بخشی از آزمایش آنالیز مایع منی انجام می شود. تعداد اسپرم ها معمولاً با بررسی مایع منی در زیر میکروسکوپ مشخص می شود. در بعضی موارد، ممکن است از یک کامپیوتر برای اندازه گیری تعداد اسپرم ها استفاده شود. نمونه های مایع منی را می توان از چند طریق مختلف بدست آورد.
می توانید نمونه ای را با خودارضایی و انزال در یک ظرف مخصوص در مطب پزشک تهیه کنید. به دلیل اعتقادات مذهبی یا فرهنگی، برخی از مردان روش جایگزین جمع آوری مایع منی را ترجیح می دهند. در چنین مواردی، مایع منی را می توان با استفاده از کاندوم مخصوص در طی مقاربت جمع آوری کرد.
اسپرم های جدید به طور مداوم در بیضه ها تولید می شوند و حدود 42 تا 76 روز طول می کشد تا بالغ شوند. بنابراین، یک تحلیل منی جاری، محیط شما را در طول سه ماه گذشته منعکس میکند. هر گونه تغییرات مثبتی که انجام داده اید برای چند ماه به شما نشان داده نخواهد شد. یکی از شایع ترین دلایل الیگو اسپرمی، جمع آوری ناقص یا نادرست نمونه اسپرم است. تعداد اسپرم نیز غالباً در نوسان است. به دلیل این عوامل، بیشتر پزشکان دو یا چند نمونه منی را به مرور زمان بررسی می کنند تا از هم خوانی بین نمونه ها اطمینان حاصل کنند.
برای اطمینان از صحت شمار منی در یک مجموعه، پزشک شما:
- از شما می خواهد که هنگام انزال، مطمئن شوید که تمام مایع منی تان را درون فنجان یا کاندوم جمع آوری کرده اید.
- حداقل دو روز و حداکثر 11 روز قبل از جمع آوری نمونه، از انزال خودداری کرده اید.
- حداقل دو هفته پس از جمع آوری اولین نمونه، نمونه دوم را جمع آوری کرده اید.
- آیا از استفاده از روان کننده ها خودداری کرده اید؟ زیرا این محصولات می توانند بر تحرک اسپرم تأثیر بگذارند.
نتایج آنالیز مایع منی
تراکم اسپرم معمولی، از 15 میلیون تا بیش از 200 میلیون اسپرم، در هر میلی لیتر مایع منی است. اگر تعداد اسپرم کمتر از 15 میلیون در هر میلی لیتر یا کمتر از 39 میلیون در هر انزال باشد، شمار اسپرم، کم در نظر گرفته می شود. با کاهش شمار اسپرم، شانس بارداری شریک زندگی تان کاهش می یابد. بعضی از مردان به هیچ وجه در مایع منی خود اسپرمی ندارند. به این مهم، آزواسپرمی گفته می شود.
عوامل زیادی در تولید مثل دخیل اند و شمار اسپرم موجود در مایع منی شما تنها یک عامل دخیل است. برخی از مردان با الیگو اسپرمی، با موفقیت پدر می شوند. با این حال، برخی از مردان با تعداد اسپرم طبیعی نیز قادر به پدر شدن نیستند. حتی اگر اسپرم کافی داشته باشید، فاکتورهای دیگر برای دستیابی به باروری مهم است از جمله حرکت طبیعی اسپرم (تحرک اسپرم).
تست های دیگر تشخیص الیگو اسپرمی
بسته به یافته های اولیه، پزشک ممکن است آزمایش های دیگری را برای جستجوی علت الیگو اسپرمی و سایر علل ناباروری مردان توصیه کند.
این موارد می تواند شامل موارد زیر باشد:
سونوگرافی اسکروتوم
در این تست از امواج صوتی با فرکانس بالا برای بررسی بیضه ها و ساختارهای آن استفاده می شود.
آزمایش هورمون
پزشک ممکن است آزمایش خون را برای تعیین میزان هورمون های تولید شده توسط غده هیپوفیز و بیضه ها، که نقش اساسی در رشد جنسی و تولید اسپرم دارند، توصیه کند.
ادرار پس از انزال
وجود اسپرم در ادرار می تواند نشان دهد که اسپرم به جای بیرون آمدن از آلت در هنگام انزال به سمت عقب در مثانه حرکت می کند (انزال رتروگراد).
آزمایشات ژنتیکی
هنگامی که غلظت اسپرم بسیار پایین باشد، ممکن است خواستگاه ژنتیکی داشته باشد. آزمایش خون می تواند نشان دهد که آیا تغییرات ظریفی در کروموزوم Y وجود دارد یا خیر- علائم ناهنجاری ژنتیکی. آزمایش ژنتیکی همچنین ممکن است برای تشخیص انواع مختلف سندرم مادرزادی یا ارثی توصیه شود.

بیوپسی بیضه
این آزمایش شامل برداشتن نمونه ها از بیضه با سوزن است. نتایج بیوپسی بیضه می تواند بگوید که آیا تولید اسپرم طبیعی است یا خیر. اگر اینگونه باشد، احتمالاً مشکل شما ناشی از انسداد یا مشکل دیگری در انتقال اسپرم است. با این حال، این آزمایش معمولاً فقط در شرایط خاص استفاده می شود و معمولاً برای تشخیص علت ناباروری مورد استفاده قرار نمی گیرد.
آزمایش آنتی بادی ضد اسپرم
این آزمایشات، برای بررسی سلول های ایمنی (آنتی بادی) که به اسپرم حمله می کنند و بر عملکرد آن ها تأثیر می گذارند، استفاده می شوند.
آزمایش های تخصصی عملکرد اسپرم
تعدادی آزمایش می تواند مورد استفاده قرار گیرد تا بررسی شود اسپرم شما پس از انزال چگونه زنده می ماند، چقدر خوب می توانند در تخمک نفوذ کنند و آیا مشکلی در اتصال به تخمک آن وجود دارد یا خیر. این آزمایشات به ندرت انجام می شود و اغلب توصیه های درمانی را تغییر نمی دهند.
سونوگرافی ترانس رکتال
یک پروب سونوگرافی روغن کاری شده در رکتوم شما قرار می گیرد تا پروستات و انسداد لوله هایی که مایع منی را حمل می کنند (مجاری انزالی و وزیکول منی) بررسی شوند.
درمان تعداد اسپرم کم
درمان الیگو اسپرمی شامل موارد زیر است:
عمل جراحی
به عنوان مثال، واریکوسل غالباً می تواند با جراحی اصلاح شود یا یک مهارکننده انسداد مجاری قابل ترمیم باشد. وازکتومی های قبلی قابل برگشت هستند. در مواردی که هیچ اسپرمی در انزال وجود نداشته باشد، اسپرم ها اغلب با استفاده از تکنیک های استحصال اسپرم می توانند مستقیماً از بیضه یا اپیدیدیم گرفته شوند.
درمان عفونت ها
آنتی بیوتیک ها می توانند عفونت دستگاه تناسلی را درمان کنند، اما این مورد، همیشه باعث باروری نمی شود.
معالجه مشکلات جنسی
دارو یا مشاوره می تواند به بهبود باروری در شرایطی مانند اختلال نعوظ یا انزال زودرس کمک کند.
درمان و داروهای هورمونی
پزشک ممکن است در مواردی که نازایی در اثر زیاد یا پایین بودن برخی از هورمون ها یا مشکل در استفاده بدن از هورمون ها ایجاد می شود، جایگزینی هورمون یا داروها را توصیه کند.
فناوری تولید مثل کمکی
بسته به وضعیت و خواسته های خاص فرد، درمان های ART شامل به دست اوردن اسپرم از طریق انزال طبیعی، استخراج جراحی یا به دست آوردن از طریق یک اهدا کننده است. سپس اسپرم ها در دستگاه تناسلی زن وارد می شوند یا لقاح مصنوعی صورت می گیرد یا داخل سیتوپلاسم تزریق می شوند.
زمانی که درمان انجام نگیرد
در موارد نادر، مشکلات باروری مردان قابل درمان نیست و فرزندآوری را برای زوج غیرممکن می سازد. در این صورت، شما و شریک زندگی تان می توانید از اسپرم یک اهدا کننده استفاده کنید.
طب جایگزین الیگو اسپرمی
طبق مطالعات، برخی از مکمل ها مزایای بالقوه ای در بهبود تعداد اسپرم یا کیفیت اسپرم دارند:
- سیاه دانه (nigella sativa)
- کوآنزیم Q10
- اسید فولیک
- شاه بلوط اسب (Aescin)
- ال کارنیتین
- جینسینگ پاناکس
- فلز روی
قبل از مصرف مکمل های غذایی با پزشک خود مشورت کنید تا از خطرات و مزایای این درمان آگاه شوید، زیرا ممکن است مصرف دوز بالا یا طولانی مدت برخی از مکمل ها مضر باشد.

راه های مختلف فرزندآوری با وجود الیگو اسپرمی
تعداد اسپرم کم و IUI
تلقیح داخل رحمی یکی از گزینه های زوج هایی است که شمار اسپرم مرد کم است. به طور کلی این روش در مورد الیگو اسپرمی بسیار خفیف پیشنهاد می شود زیرا این روش درمانی به تعداد مشخصی از اسپرم ها برای کمک به فرآیند لقاح نیاز دارد، که این امر در موارد الیگو اسپرمی شدید ممکن نیست. این یک تکنیک ساده و مقرون به صرفه است که معمولاً نتایج خوبی در پی دارد مشروط بر اینکه زن هیچ گونه مشکل ناباروری نداشته باشد. IUI در درمان تحرک کم اسپرم نیز توصیه می شود.
اما نمونه پس از پردازش اسپرم باید حداقل 2 تا 3 میلیون اسپرم متحرک داشته باشد. برای IUI، یک نمونه از مایع منی لازم است، سپس شسته می شود، اسپرم های ضعیف و غیرفعال آن برداشته شده و سلول های اسپرم مستقیماً از طریق کاتتر و دهانه رحم، وارد رحم می شود. دلیل این امر، نزدیکی بیشتر اسپرم ها به تخمک است، بنابراین فاصله ای که اسپرم ها برای رسیدن به تخمک به آن نیاز دارند کاهش می یابد و آن ها مجبورند یک مسیر کوتاهی را از رحم به لوله فالوپ طی کنند.
تعداد اسپرم کم و IVF
این نوعی از فن آوری تولید مثلی است که در آن اسپرم ها و تخمک ها برای بارور شدن در یک پتری دیش قرار می گیرند. وقتی تخمک ها بارور شدند، به عنوان جنین داخل رحم زن کاشته می شوند. در بعضی موارد الیگو اسپرمی خفیف تا متوسط، اگر بارداری طبیعی و IUI موفقیت آمیز نباشد، درمان مورد نظر، لقاح آزمایشگاهی (IVF) خواهد بود.
ICSI-IVF و الیگو اسپرمی
هنگامی که درمان الیگو اسپرمی آسان نباشدICSI (تزریق اسپرم داخل سلولی) را می توان در نظر گرفت. این یک فناوری تولید مثل کمکی است که در رابطه با IVF انجام می شود. درICSI، یک اسپرم با کیفیت بالا که از شریک زندگی نر جمع آوری شده است، مستقیماً در سیتوپلاسم تخمک یک زن در شرایط آزمایشگاهی تزریق می شود. این روش در بسیاری از موارد تعداد کم اسپرم مانند الیگو اسپرمی شدید، کریپتوزواسپرمی و آزواسپرمی مفید است.
ICSI با IVF سنتی تفاوت دارد زیرا، به جای اینکه به اسپرم ها اجازه داده شود تا تخمک را به خودی خود در یک ظرف پتری دیش بارور کنند، در این تکنیک اسپرم را مستقیماً درون تخمک ها تزریق می کنند که به طور معمول میزان لقاح بالاتری دارد .میزان لقاح ICSI75 تا 80 درصد است. برای بیماران الیگو اسپرمی و کریپتوزواسپرمی شدید، انجماد اسپرم قبل از بارور شدن تخمک توصیه می شود، که می تواند از کمبود اسپرم در روز ICSI جلوگیری کند.
استخراج جراحی اسپرم و ICSI-IVF
استحصال اسپرم عمدتاً در مردانی انجام می شود که مایع منی آن کاملاً فاقد اسپرم است (آزواسپرمی) یا اسپرم بسیار بی کیفیت و تعداد اسپرم کم در انزال دارند مانند موارد الیگو اسپرمی بسیار شدید و حتی کریپتوزواسپرمی که در آن اسپرم های نادری یافت می شود و همچنین در مواردی که مردان قادر به انزال نیستند، گاهی اسپرم ها می توانند مستقیماً از طریق بیضه یا اپیدیدیم توسط اسپیراسیون اسپرم استخراج شوند (TESA, Micro-TESE). سپس از اسپرم های استخراج شده می توان برای ICSI همراه با IVF استفاده کرد.
توجه: اگر اسپرم حتی با فرآیند استحصال اسپرم قابل یافت یا استخراج نباشد، ممکن است یک مشاور باروری با رضایت شما در مورد گزینه هایی از قبیل استفاده از اسپرم اهدا کننده، انجام گیرد.

سؤالات متداول
سوال) چگونه با تعداد و تحرک کم اسپرم باردار شویم؟
پاسخ) اگر مردی الیگو اسپرمی داشته باشد، ممکن است به IUI (تلقیح داخل رحمی) توصیه شود. برای این کار، نمونه ای از مایع منی مورد نیاز است، که در آن بخش اضافی منی شسته می شود و نمونه اسپرمی به طور مستقیم در رحم شریک زندگی- در طی چرخه تخمک گذاری- تزریق می شود تا فاصله ای که اسپرم برای سپری کردن نیاز دارد کاهش یابد.
سوال) آیا اسپرم ضعیف می تواند تخمک را بارور کند؟
پاسخ) اسپرم هایی که فعال و قوی تر هستند، سریع تر از سایر اسپرم ها حرکت می کنند و قادر به تخم گذاری اند. این مناسب ترین اسپرم مورد نیاز برای لقاح است. اسپرم های ضعیف در صورتی که این امر به دلیل برخی ناهنجاری های کروموزومی منجر به سقط زودرس شود، قادر به بارور کردن تخمک نیست.
سوال) چه تعداد اسپرم برای باروری تخمک لازم است؟
پاسخ) برای بارور کردن تخمک زن تنها یک اسپرم فعال کافی است. به طور متوسط، هر بار که مردی با تعداد نرمال اسپرم، انزال می کند، نزدیک به 100 میلیون اسپرم آزاد می شود. برای باردار شدن تخمک، بسیاری از اسپرم ها باید از واژن به لوله فالوپ برسند و این، سیر سختی است که در آن تنها چند اسپرم می تواند زنده بماند.
سوال) حداقل تعداد اسپرم مورد نیاز برای بارداری چه قدر است؟
پاسخ) حداقل تعداد، 15 میلیون اسپرم است و وجود اسپرم بیشتر در هر میلی لیتر مایع منی برای بروز حاملگی، خوب است. اگر شکل و تحرک اسپرم خوب باشد، مشکلی در بارداری نخواهد بود.
سوال) آیا با 1 میلیون اسپرم می توان باردار شد؟
پاسخ) حاملگی طبیعی با تعداد بسیار کم اسپرم امکان پذیر نیست و این یک مورد الیگو اسپرمی شدید است. یک مرد با 1 میلیون اسپرم در هر میلی لیتر از مایع منی ممکن است برای باروری یک زن به روش فناوری های تولید مثل کمکی نیاز داشته باشد و ممکن است این زوج کاندیدای ICSI-IVF باشند.

بیشتر بخوانید: بالا بردن کیفیت اسپرم با اسید فولیک
پیشگیری و درمان الیگو اسپرمی در خانه
تغییرات سبک زندگی گاهی می تواند به بهبود توانایی شما در فرزندآوری کمک کند.
در پی داشتن یک سبک زندگی سالم تر، هم اکنون می توانید مراحل مهم زیر را در خانه عملی کنید:
برای دوری از الیگو اسپرمی عادات بد خود را کنار بگذارید
هنگام تلاش برای زادآوری، از مصرف دخانیات، که با الیگو اسپرمی در ارتباط است، پرهیز کنید. محدود کردن مصرف الکل یا حتی کنار گذاشتن کلی آن نیز مفید است، زیرا نوشیدن بیش از حد الکل می تواند باعث ایجاد مشکلاتی در حرکت اسپرم شود. بیش از یک لیوان شراب در روز مصرف نکنید، چراکه اثر منفی روی اسپرم دارد.
به نظر می رسد داروهای تفریحی مانند کوکائین یا ماری جوانا و تقویت کننده های عملکرد مانند استروئیدهای آنابولیک دارای اثرات منفی بر روی اسپرم هستند. استفاده از استروئیدهای آنابولیک که حاوی تستوسترون هستند، تعداد اسپرم ها را گاهی به حد صفر می رساند. در صورت لزوم حتماً از پزشک یا مشاور سوء مصرف مواد خود کمک بگیرید.
محیط اطرافتان را خنک نگه دارید
خود (یا پسرانتان) را در معرض گرمای طولانی قرار ندهید. تولید اسپرم می تواند با گرم شدن بیش از حد بیضه ها کمتر شود. لپ تاپ را (که می تواند گرم باشد) برای مدت طولانی روی ناحیه دستگاه تناسلی خود قرار ندهید. همچنین ایده خوبی است که از برقراری رابطه جنسی در وان حمام خودداری کنید. مگر اینکه ابتدا دمای آب را چک کنید. دمای آب باید 97 درجه یا پایین تر باشد.
معاینه شوید
اگر به شما گفته شده که مشکلی در اسپرم شما وجود دارد، به یک متخصص اورولوژی مراجعه کنید. بسیاری از مشکلات اسپرم قابل درمان و حتی برگشت پذیر هستند. (نگران نباشید امتحان آن کاملاً بدون درد است).
برای دوری از الیگو اسپرمی در مصرف سویای خود تجدید نظر کنید
محصولات سویا حاوی مقادیر کمی هورمون زنانه ی استروژن هستند که ممکن است بر باروری مردان تأثیر منفی بگذارد.
استرس را از خود دور کنید
تکنیک های کاهش استرس مانند ورزش، مثبت اندیشی، تمرینات تنفس و صحبت کردن را تمرین کنید. اگر استرس خود را در خانه، محل کار یا هر جای دیگری به سختی کنترل می کنید، برای یادگیری تکنیک های مقابله به دنبال مشاوره باشید.
با داروساز خود صحبت کنید
از عوارض داروهای مصرفی خود آگاه باشید. برخی از داروهای خاص- مانند برخی از داروهای ضد افسردگی، داروهای ضد صرع، آنتی بیوتیک ها، داروهای ضد ویروس، مسدود کننده های آلفا آندروژنیک، مسدود کننده کانال و مسدود کننده های کلسیم- می توانند بر تعداد و کیفیت اسپرم تأثیر بگذارند. در ملاقات بعدی با متخصص اورولوژی خود، لیستی از تمام داروهای مصرفی تان را به همراه داشته باشید. بعضی اوقات این داروها برای بهبود کیفیت اسپرم تان می توانند تنظیم شوند.
برای دوری از الیگو اسپرمی در حد اعتدال فعالیت داشته باشید!
بین ورزش سالم و بیش از حد تفاوت وجود دارد. به طور کلی انجام ورزش منظم برای سلامتی و باروری شما مفید است. اما باید از ورزش بیش از حد (ماراتن ها) اجتناب کنید، چراکه می تواند روی باروری تان تأثیر منفی بگذارد.

در مورد مسائل عملکرد جنسی تان صادق باشید
اگر مشکل نعوظ یا انزال دارید، بدون رودربایستی به متخصص اورولوژی خود بگویید. افراد بسیاری این مسائل را تجربه می کنند و اغلب اوقات درمان هایی وجود دارد که می تواند به بهبود زندگی و عملکرد جنسی تان کمک کند.
از مصرف لوبریکانت یا روان کننده ها خودداری کنید
بهتر است از استفاده از روان کننده های بدون نسخه خودداری کنید و در جستجوی روان کننده هایی باشید که PH متعادلی دارند و اسپرم را نمی کشند. اگر تمایل یا نیاز به استفاده از روان کننده ها دارید، Pre-Seed (روان کننده دوستانه باروری) را امتحان کنید چراکه آسیبی به اسپرم نمی رساند. (همچنین غلظت بالای بزاق به اسپرم آسیب می زند، بنابراین برای مدتی از این کار- رابطه جنسی دهانی- اجتناب کنید).
برای دوری از الیگو اسپرمی مکمل های مصرفی خود را چک کنید
اگرچه بسیاری بر این باورند که مصرف ویتامین های خاص به بهبود کیفیت و کمیت اسپرم کمک می کند، با این حال، ممکن است چنین نباشد. قبل از مصرف هر نوع ویتامین یا مکملی که ادعا می شود به باروری تان کمک می کند، با پزشک تان صحبت کنید. قبل از مصرف، مواد موجود در آن ها را چک کنید.
بسیاری از مکمل ها حاوی مواد غیرضروری هستند و بسیاری از آن ها حاوی دوزهای کمتری از ویتامین های توصیه شده موجود در یک مولتی ویتامین مصرفی روزانه هستند. مراقبت از سلامتی خود یک قدم در جهت صحیح پدر شدن است. سالم و فیت بودن به شما کمک می کند تا روزی بتوانید فرزنددار شوید و از فرزند خود مراقبت کنید.